Sang menstruel : le nouveau « sang de diagnostic » pour l’endométriose (et bien plus) ?
Une enquête exploratoire chez 100 étudiants marocains
Pourquoi s’intéresser au sang menstruel alors qu’on le jette ?
«1 femme sur 10 souffre d’endométriose; le diagnostic met en moyenne sept ans voir plus à être posé» – Dr Mahfoud Hounaida, gynécoloque à l’hôpital de maternité– Souissi
Pourtant, chaque mois, le corps de la majorité des femmes produit un liquide biologique complexe, jusqu’ici jeté sans regard : le sang menstruel.
Mais de quoi parle-t-on exactement ?
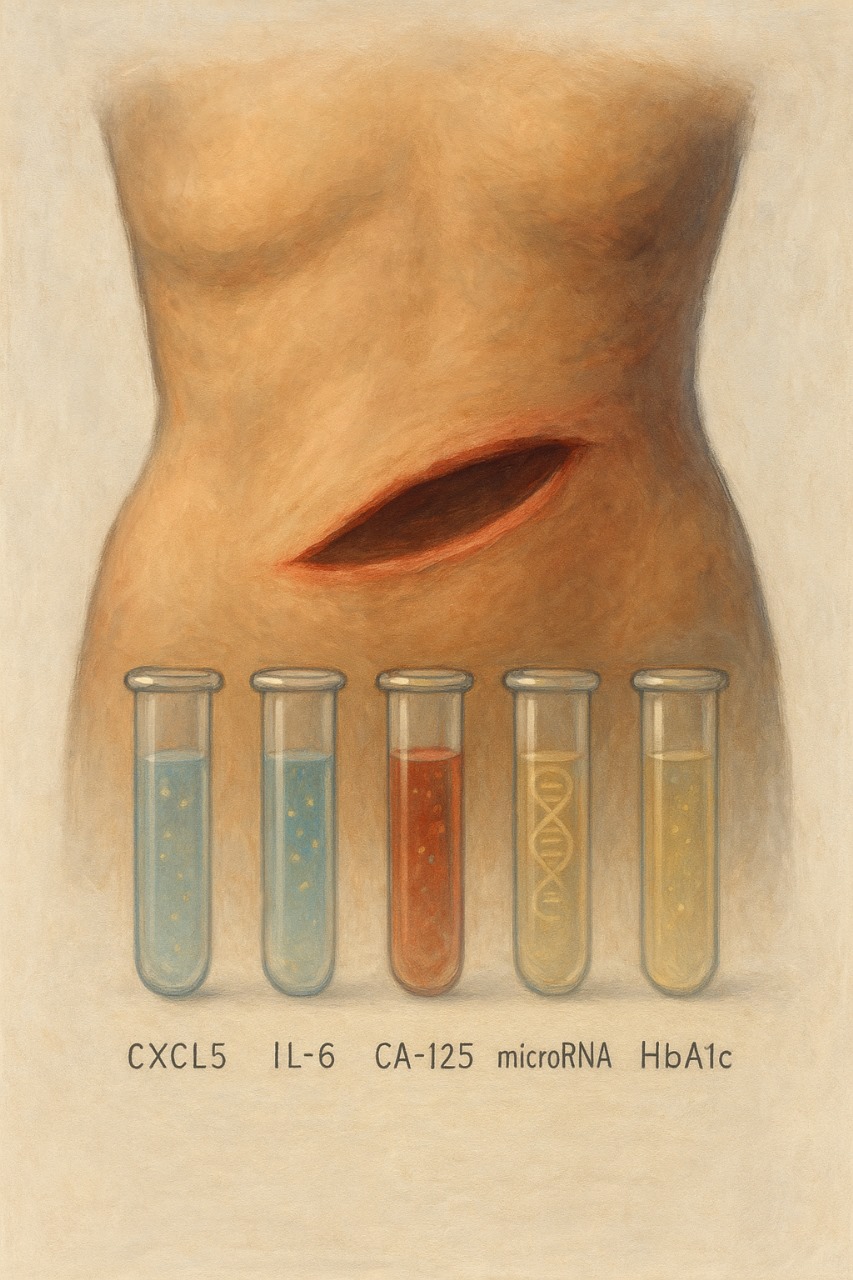
Depuis 2018, des équipes américaines, coréennes et espagnoles ont montré que le sang menstruel n’est pas du sang veineux dilué. Il est composé de tissu endométrial détaché (cellules épithéliales, stromales), de sécrétions vaginales et cervicales, de cellules sanguines (globules rouges, blancs, plaquettes). Il renferme des cellules souches, des protéines (≈ 300 identifiées vs 4 000 dans le plasma), des ’acides nucléiques (ADN, ARN libres, microARN), du microbiote vaginal, et d’une flore cytokinique riche : IL-6, IL-1β, TNF-α, CXCL8, CA-125, MMP-7, MMP-11, G-CSF, de l’ADN-HPV. Ces éléments permettent de dépister non seulement l’endométriose, mais aussi le diabète gestationnel, la tuberculose génitale ou même des cancers ORL. Ces travaux restent néanmoins dispersés dans des revues spécialisées, peu accessibles aux étudiants.
Pourquoi est-il intéressant ?
Le sang menstruel, jusqu’ici jeté, pourrait devenir le prélèvement de choix : D’abord parce qu’il est non-invasif (auto-collectable à domicile, sans aiguille). Ensuite, parce qu’il est reproductible : chaque cycle = nouveau prélèvement. Enfin, parce qu’il est riche en biomarqueurs spécifiques de l’utérus : le CA-125, une glycoprotéine sur-exprimée en cas d’endométriose, de kystes ou de cancer ovarien; CXCL5 et IL1RN, des protéines inflammatoires significativement plus élevées dans le sang menstruel des patientes endométriosiques (étude LC-MS/MS, n = 510, 2023) ; l’HbA1c, qui présente la même corrélation r = 0,80 avec le sang veineux (test FDA 2024, Q-Pad) ; l’ADN-HPV, avec une sensibilité de 93% vs frottis cervical, jour 1 du cycle (étude québécoise, n = 254) ; ou encore MMP-7 et MMP-11, des enzymes de remodelage toujours présentes dans le sang menstruel, absentes du sang périphérique, ce qui en fait des marqueurs spécifiques du tissu endométrial.
Que peut-on déjà diagnostiquer ailleurs ?
Le progrès le plus récent est le test salivaire à micro-ARN (déjà commercialisé en France). Si demain le même panel existe sur sang menstruel, « ce serait révolutionnaire ».
L’endométriose, via un peptide 2.189 m/z (fibrinogène β) détecté par SELDI-TOF-MS, avec une AUC = 0,98 pour les formes sévères ; le diabète ou pré-diabète, avec l’HbA1c validée par la FDA via le Q-Pad ; l’HPV à haut risque, avec un génotypage complet (TAP1, E6/E7) montrant une meilleure sensibilité que le frottis cervical (des études internationales ont montré que 94 % de sensibilité pour détecter HPV à haut risque dans les règles, meilleure que le frottis chez certaines patientes. Plus besoin de speculum, plus de rendez-vous : la serviette suffit); la tuberculose génitale, via une PCR mycobactérienne sur sang menstruel (Inde, 2022) ; le cancer de l’ovaire, avec un panel de 11 biomarqueurs atteignant 93 % de précision (LC-MS/MS) ; ou encore l’infertilité et les fausses couches répétées, via le profil des cellules NK (CD56⁺CD16⁻CCR7⁺) qui diffère entre patientes RSA et témoins.
Technologies disponibles
Pour y parvenir, plusieurs technologies sont déjà disponibles : la LC-MS/MS, qui permet une quantification précise de protéines, hormones ou médicaments ; la PCR ou qPCR, pour la détection d’ADN/ARN pathogènes (HPV, Chlamydia, TB) ; le Dried Blood Spot (DBS), qui consiste à sécher le sang sur papier pour un stockage sans froid et un envoi postal ; l’ELISA, pour le dosage des cytokines (IL-6, CA-125) à faible coût ; ou encore le NGS, pour le séquençage de mutations ou polymorphismes (TAP1, E6/E7).
Mais au Maroc ?
Au Maroc ? Deux enquêtes (Nacer 2023, acceptabilité 2025) ont abordé la menstruation sous l’angle hygiène ou tabou, mais aucune n’a exploré son potentiel diagnostique. Aucune n’a encore mesuré IL-6, CA-125, CXCL5 ou HbA1c dans le sang menstruel. Ces données restent inconnues des étudiants : Aucun protocole de collecte, de transport ou de consentement n’existe. Aucun cours ne mentionne le sujet dans les facultés de médecine. Le tabou persiste : 46 % des étudiantes marocaines estiment que les règles sont « fortement taboues » . C’est dans ce contexte que s’inscrit notre démarche. Comme le résume la gynécologue que nous avons interviewée en novembre 2025 : « On a la science, mais pas la relève. » manque de protocoles, de budgets et de formation continue explique cet intérêt faible.
Nécessité pédagogique
Si les futurs médecins ignorent le sujet, le tabou persistera. Nous avons donc choisi de commencer par leur parole : un questionnaire rapide, anonyme, pour mesurer connaissances, acceptabilité et freins. Cette phase exploratoire alimente ensuite des projets biomarqueurs étudiants-enseignants.
Objectif de cette enquête : Mesurer l’acceptabilité et le niveau de connaissance des étudiants en médecine marocains vis-à-vis du sang menstruel comme outil de diagnostic de l’endométriose et d’autres maladies.
Comment a-t-on procédé à cette enquête?
Nous avons réalisé une enquête en ligne transversale entre octobre et novembre 2025 auprès de 100 étudiants en science de la santé de Rabat, Casablanca et Agadir. Le questionnaire, diffusé via Google Forms, comportait 10 items et nécessitait environ 3 minutes pour être rempli. Le recrutement s’est fait par convenance : un lien QR a été partagé dans trois amphithéâtres et sur des groupes WhatsApp étudiants. Les participants devaient être âgés de 18 ans ou plus et avoir répondu au formulaire ; les questionnaires incomplets (> 2 items vides) ont été exclus. L’analyse a combiné des statistiques descriptives et l’extraction de trois citations verbatim parmi les réponses ouvertes. L’anonymat a été garanti et aucun avis éthique formel n’a été requis, l’enquête ne collectant pas de données biomédicales. En parallèle, une interview de 15 minutes avec une gynécologue (novembre 2025) a permis de contextualiser les résultats ; ses citations sont intégrées en discussion.
Alors, on en pense quoi ?
Parmi les 91 étudiants ayant répondu au formulaire, 81 % ignoraient jusqu’à présent que le sang menstruel pouvait servir à des analyses biomédicales. Pour 84 % d’entre eux, le sujet ne génère aucune gêne ; néanmoins, 38 % estiment que les règles restent « un peu » taboues dans leur entourage et 9 % « fortement ». Lorsqu’on leur propose un test diagnostique à base de sang menstruel (endométriose, HPV, etc.), 49 % acceptent « sans hésitation » et 47 % « oui, mais à condition d’être bien informé·e sur la collecte » ; seulement 3 % préfèrent garder les méthodes classiques. Le principal atout relevé est « l’innovation médicale » (51 %), devant la « non-invasivité » (29 %) et le « confort du domicile » (12 %). Les freins les plus cités sont « l’absence de protocoles clairs » (68 %), « la peur que l’échantillon soit mal utilisé » (44 %), « le manque d’information médicale » (23 %) et « la honte / tabou » (16 %).
Lorsqu’on interroge le rôle des acteurs pour détabouiser le sujet, les étudiant(e)s placent en tête « les chercheurs et scientifiques » (49 %), puis « le personnel de santé » (40 %). Si la fiabilité du test était prouvée, 76 % déclareraient que leur acceptation changerait « totalement ». Dans l’hypothèse d’un test gratuit en centre de santé, 43 % répondent « oui » et 52 % « peut-être ». Les commentaires libres insistent : « Il faudrait partager les preuves qu’il n’y a pas de différence entre sang menstruel et sang biologique » ; « Si les tests d’urine sont normaux, pourquoi avoir honte de faire des analyses de sang menstruelles ? » ; « Les outils d’exploration du corps féminin m’ont toujours choqués, c’est réconfortant de voir le corps médical suggérer des méthodes comme celle-ci ».
De la voix d’une experte :
On a passé dix-huit minutes en face de la Dr Mahfoud Hounaida, gynécologue à l’hôpital de maternité – Souissi, pour comprendre pourquoi le diagnostic met 7 à 10 ans à être établi.
Elle nous a expliqué que la faute en incombe largement à la normalisation des douleurs : avoir mal aux règles est perçu comme inévitable, aussi bien par les patientes que par certains médecins, ce qui repousse la consultation et laisse le temps aux lésions de progresser. Quand la femme arrive enfin en consultation, l’échographie est souvent normale, sauf si un gros endométriome est présent, et il n’y a pas assez de spécialistes formés à la coelioscopie. Ajoutez le coût de l’IRM ou de la chirurgie et le diagnostic devient un véritable marathon.
Les signes qui devraient faire tilt sont clairs : des douleurs qui s’étendent jusqu’au troisième ou quatrième jour de règles, voire qui surviennent en dehors des cycles, des douleurs pelviennes chroniques qui s’aggravent à l’approche des menstruations, des troubles digestifs comme le ténesme ou la douleur rectale, ou des troubles urinaires cycliques comme la dysurie, sans oublier les dyspareunies profondes et l’infertilité inexpliquée. Toute cette constellation peut être endométriose, même chez une femme de trente ans qui n’avait jamais eu mal auparavant.
Pour elle, le sang menstruel est une « biopsie liquide » de l’endomètre : le flux contient des cellules endométriales détachées, de l’ADN, de l’ARN, des cytokines, bref un échantillon natif de l’utérus. L’idée n’est pas de remplacer la laparoscopie, qui reste le gold standard, mais d’éviter quatre-vingt pour cent des interventions : un test positif déclencherait une IRM, puis une coelioscopie seulement si l’image est confirmée. En zone rurale, où l’échographie est souvent la seule imagerie disponible, un test menstruel positif orienterait directement la patiente vers un centre tertiaire.
Aucun biomarqueur miracle n’existe pour l’instant : CA-125, IL-6, TNF-α ou cellules endométriales circulantes restent exploratoires, avec une sensibilité et une spécificité insuffisantes. Le progrès le plus récent est le test salivaire à micro-ARN, déjà commercialisé en France ; si demain le même panel existait sur sang menstruel, ce serait, selon elle, révolutionnaire. Pour le HPV, les études internationales montrent une sensibilité de 94 % pour détecter les génotypes à haut risque dans les règles, performance supérieure au frottis cervical chez certaines patientes. Plus besoin de speculum ni de rendez-vous : la serviette suffit, reste à valider chez nous un protocole « jour 1 » versus frottis cervical.
Les freins 100 % marocains sont triples : d’abord le tabou socioculturel, car manipuler son «sang sale» reste inconcevable pour beaucoup ; ensuite l’auto-prélèvement, car il faut s’assurer que la patiente aura prélevé, stocké et transporté correctement ; enfin la logistique, avec l’acheminement rapide en moins de vingt-quatre heures des échantillons depuis les zones rurales jusqu’aux laboratoires urbains, la chaîne du froid et la conservation. Et si le test était fiable demain ? Elle pourrait convaincre ses patientes en leur disant : « C’est un test non invasif, sur du sang physiologique, qui nous oriente, pas qui remplace la chirurgie. » Le secret est de ne pas surpromettre, de rassurer sur la confidentialité, et de toujours accompagner d’une éducation thérapeutique impliquant infirmières, sages-femmes et associations.
On discute, en vrai, ça veut dire quoi ?
L’enquête confirme un paradoxe marocain : 94 % des étudiants acceptent l’idée d’un test sur sang menstruel s’il est gratuit et expliqué, mais 81 % ne savaient pas qu’il existait. Cette forte ouverture, masquée par une ignorance presque totale, place l’enseignement médical au cœur du problème.
Sur le plan biologique, nous connaissons les seuils de CA-125, IL-6 ou HPV dans le sang veineux, mais aucune valeur de référence marocaine n’existe pour le sang menstruel ; c’est un vide que les laboratoires étudiants pourraient commencer à combiner. Les limites sont claires : échantillon de convenance, questionnaire non validé, auto-déclaration. Nous les assumons et recommandons :
- Introduire le sujet dans les cursus médicaux et créer des valeurs de référence marocaines pourraient transformer un déchet en ressource diagnostique.
- Lancer une phase 2 : étude pilote avec 50 volontaires, kit menstruel et dosage de CA-125/IL-6 pour établir les premières normes locales.
- Objectif : publier, partager, économiser 7 ans de douleur aux prochaines.
Conclusion
Le sang menstruel n’est plus un déchet : c’est une ‘biopsie liquide mensuelle’ – Médecin gynéco. « Donner la parole aux étudiants a suffi à faire apparaître une soif d’infos : si on remplit ce vide, le tabou deviendra terrain d’innovation. » Les freins ? Pas la douleur, pas la technique, mais le vide protocolaire et pédagogique.
Conclusion simple : si nous remplissons ce vide (en créant des normes locales, en intégrant 5 minutes de cours, en lançant une étude pilote) nous transformerons un tabou en outil de dépistage, une serviette hygiénique en tube à essai, et les futures patientes en actrices de leur diagnostic.
Mots-clés : sang menstruel, endométriose, diagnostic non-invasif, étudiants en médecine, Maroc, CA-125, IL-6, Q-Pad, FDA, biopsie liquide.
Références
- Qvin. FDA clearance for HbA1c test using menstrual blood. 2024.
- fcell-13-1623959. MenSC and menstrual blood diagnostics. Front Cell Dev Biol. 2023.
- Nacer K et al. Menstrual hygiene in Essaouira high-school girls. 2023.
- Acceptability study. Perception of menstrual blood testing. 2025.
- Interview gynécologue. Nov 2025.